钱俊斌研究员构建新冠肺炎单细胞免疫图谱并揭示重症致病机制
2020年新型冠状病毒肆虐全球,对人类的生命安全与健康造成了巨大的威胁,也给社会经济运行带了不可估量的损失。尽管大多数新冠肺炎病毒感染者表现为无症状或仅轻中度症状,但约有20%的感染者会加重为显著的肺炎症状,更有约5%的患者发展为急性呼吸窘迫综合征而面临死亡。那么新冠肺炎与普通肺炎在致病机制上有何不同,又是什么因素决定了新冠患者是否会由轻症转为重症呢?

1月21日,浙江大学医学院附属妇产科医院钱俊斌研究员与比利时VIB研究所Diether Lambrechts 教授以及鲁汶大学等团队合作,在Cell Research杂志在线发表了题为“Discriminating mild from critical COVID-19 by innate and adaptive immune single-cell profiling of bronchoalveolar lavages”的研究。该研究对22位新冠肺炎和13位普通肺炎病人的肺泡灌洗液进行了单细胞转录组、免疫组 (TCR, BCR) 联合测序,系统构建了新冠肺炎免疫反应图谱(图1),第一次在单细胞水平上比较了新冠肺炎与普通肺炎在致病机制上的区别,并在整合分析后揭示了轻症转为重症新冠肺炎的关键免疫学动态机制。
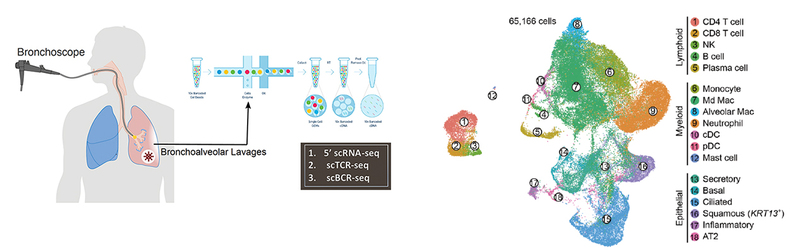
图1:新冠肺炎肺泡灌洗液单细胞转录组、免疫组测序
该研究发现新冠患者的肺泡灌洗液微环境出现了显著的细胞组份变化,包括出现了大量活化的中性粒细胞、单核细胞、B细胞、NK细胞等,但肺泡巨噬细胞、上皮细胞等类型却明显减少。对每种细胞类型进行深度聚类分析后,该研究定义了由多达50种细胞表型组成的肺炎肺泡灌洗液单细胞图谱。后续的轨迹分析发现多种免疫细胞类型的分化存在显著差异(图2)。比如中、轻症新冠患者较重症具更多CD8+ TRM细胞和CD4+ TH17细胞的分化,其中前者出现明显TCR克隆增值; 而在重症病人中则涌现大量促进炎症反应的CD8+ TEX和CD4+ TH1细胞分化,后者出现大幅度TCR克隆增值。此外,新冠患者浆细胞BCR克隆增值明显,但很快进入功能障碍的终末期。该研究还发现重症患者单核细胞出现强烈炎症表型,其向巨噬细胞分化的能力却被削弱,以至缺乏肺泡巨噬细胞来清理被病毒感染的细胞。
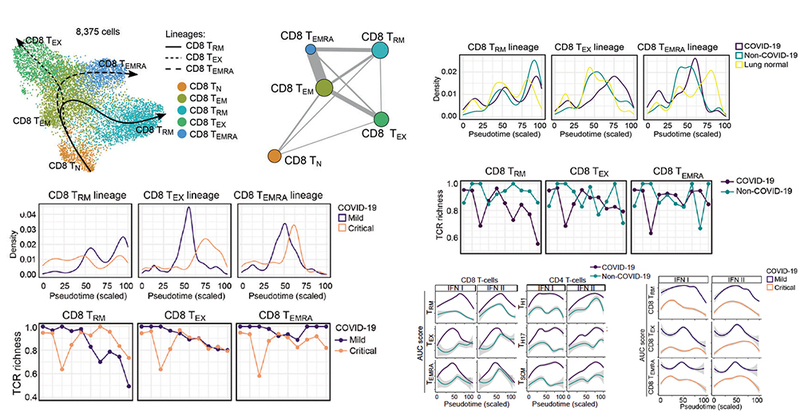
图2:CD8+ T细胞分化轨迹以及其在新冠肺炎中的病理改变
该研究进一步从单细胞转录组数据中分析出病毒特异性基因的表达(图3),并发现新冠病毒基因不仅在被感染的上皮细胞中表达,也在多种免疫细胞中表达。更有意思的是,新冠病毒的11种主要基因呈现出差异性表达,比如S基因主要在上皮细胞中表达,而N和ORF10等在免疫细胞中的丰度更高。进一步分析发现表达S基因的上皮细胞出现了增强病毒复制与增殖的免疫逃逸现象,而表达N基因的中性粒细胞则出现了显著的先天性免疫激活,提示中性粒细胞在主动清理病毒过程中发挥重要作用。但此类中性粒细胞同时表达大量炎症细胞因子并表现出长时间不受控制的激活状态,这可能是导致细胞因子风暴和重症进展的主要元凶。
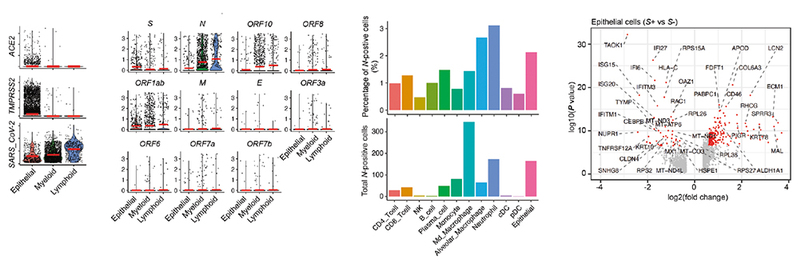
图3: 新冠病毒基因在不同细胞类型中的差异性表达
最后,该研究分析了以多种病理细胞表型作为治疗靶点的可行性,并讨论了目前用地塞米松等激素疗法治疗重症新冠肺炎的潜在作用机制,为研发新的抗击新冠病毒和挽救重症患者的方法提供了重要的理论支持。
浙江大学医学院附属妇产科医院的钱俊斌研究员与比利时VIB研究所的Diether Lambrechts 教授为该研究的共同通讯作者;Els Wauters, Pierre Van Mol, Abhishek Garg, Sander Jansen, Johan Neyts, Joost Wauters等为本研究共同贡献作者。
全文链接:https://www.nature.com/articles/s41422-020-00455-9


